Онкологи выполнили сложнейшую операцию по удалению опухоли в брюшной полости у ребенка 7 лет
Десмопластическая мелкокруглоклеточная опухоль (ДМКО) — агрессивная злокачественная опухоль брюшной полости. Она встречается крайне редко, особенно в педиатрической практике, имеет плохой прогноз. ДМКО, чаще всего развивается у подростков и молодых людей. Из пациентов, у которых развивается этот вид злокачественной опухоли, 90 процентов — мужчины, а 85 процентов — кавказцы. Новообразование характеризуется высокой биологической агрессией, инвазивным ростом, склонностью к раннему метастазированию, что определяет плохой прогноз заболевания и высокую летальность. При ранней диагностике ДМКО у детей в ряде случаев удается провести радикальное хирургическое и комбинированное лечение.
Лечение пациентов с ДМКО сложно и часто не эффективно. Опухоли не редко бывают большими, и многие из них могут распространяться по всему животу, что затрудняет их хирургическое удаление. Они также обладают свойствами ряда различных типов раковых клеток, что делает их устойчивыми к лечению, включающему облучение и химиотерапию.
В целом прогноз неблагоприятный. Несмотря на интенсивную терапию, медиана выживаемости составляет от 17 до 25 месяцев, а 5-ти летняя выживаемость, по данным литературы, не превышает 15-20% (Benhammane H, Chbani L, Ousadden A, et al., 2012; Harmon R.L, Sugarbaker P.H., 2005).
Учитывая выше изложенное, каждый новый случай регистрируемой ДМКО представляет несомненный научный и практический интерес.
Ребенок Х., 7 лет, житель Ингушетии, поступил в онкологическое отделение Научно-практического центра специализированной медицинской помощи детям им. В. Ф. Войно-Ясенецкого Департамента здравоохранения г. Москвы (НПЦ) в начале октября 2020 г.
В середине августа 1 мама заметили у ребенка выбухание в левой половине живота и уплотнение в этой области. Обратились к педиатру по месту жительства. Проведено обследование. При УЗИ органов живота в августе 2020 г. выявлено «забрюшинное новообразование размерами 88х53мм. При компьютерной томографии (КТ) брюшной полости с контрастным усилением, выявлена картина крупного солидного внеорганного новообразования размерами 87х57х56 мм. Рекомедовано дообследование и лечение в специализированной онкологической клинике.
Утром 20.09.20. у мальчика появились сильные боли в животе. В экстренном порядке ребёнок был госпитализирован с подозрением на острый аппендицит в ДГКБ №9 им. Г. Н. Сперанского. Больной не лихорадил, тошноты, рвоты не было, стул не нарушен. После проведенного динамического наблюдения, острая хирургическая патология была исключена. При УЗИ обнаружено плотное солидное новообразование размерами 72х60мм. Ребенок для дальнейшего обследования и лечения, переведен в наш центр.
Состояние при поступлении было оценено как объективно довольно тяжелое по основному заболеванию. Самочувствие существенно не страдало. Со стороны органов и систем дыхания, кровообращения, пищеварения, мочевыделения без особенностей.
При осмотре живота отмечено умеренное выбухание в левой половине, в левом подреберье. Здесь при пальпации определялось очень плотное бугристое новообразование с довольно четкими неровными контурами, безболезненное, малоподвижное, размерами до 10 см в диаметре.
При УЗИ и магнитно-резонансной томографии, выполненной с контрастным усилением в брюшной полости слева на уровне Th11-L2 определяется объемное образование с относительно четким, бугристым контуром, избирательно и интенсивно накапливающее контрастный препарат, размерами 88х60х95мм. Опухоль интимно прилежит к левой почке, воротам селезенки, поджелудочной железе. Забрюшинно визуализируются множественные лимфоузлы размерами до 1 см.
Заключение: МР-картина новообразование брюшной полости. Лимфоаденопатия забрюшинных лимфоузлов. При допустимом сравнении с КТ от 04.09.20 – без динамики.
При исследовании миелограммы опухолевые клетки не обнаружены
На основании проведенного обследования проводился дифференциальный диагноз между опухолью герминогенной природы, опухолью кишки, исходящей из стенки и растущей преимущественно экзофитно. Нельзя было полностью исключить нейрогенное новообразование. После проведенного консилиума врачей лучевых диагностов, онкологов (с зав. отделением проф. Ивановой Н. М.) и руководителем научного отдела НПЦ хирургом-онкологом проф. Шароевым Т. А. было принято решение на первом этапе выполнить хирургическое вмешательство в объеме удаления опухоли брюшной полости.
6 октября 2020 г. операция: лапаротомия, удаление опухоли брюшной полости слева с резекцией селезеночного угла ободочной кишки и наложением анастамоза «бок в бок». Краевая резекция хвоста поджелудочной железы, удаление нескольких метастатического узлов размерами до 5 см в диаметре, связанных с париетальной брюшиной.
Операционная бригада: хирург — проф. Шароев Т. А., асс. канд. мед. наук Нишонов Д. К., анестезиолог — Илларионов Ю. В., операционная сестра — Соловьева Ю. И.
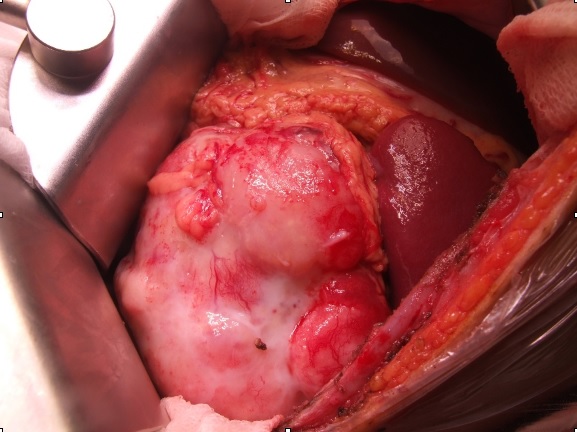
При вскрытии брюшной полости в левой половине живота в области селезеночного угла обнаружена опухоль цвета слоновой кости, прикрытая сальником, размерами до 10 см в диаметре, очень плотной (хрящевой) консистенции, с неровным, четким контуром (рис. 1).
На передней стенке опухоли распластан и, частично, припаян большой сальник. Опухоль бугристая, каменистой плотности, бело-серого цвета. Нижним полюсом является селезеночный угол толстого кишечника, который опухоль инфильтрирует (более вероятно новообразование исходит из стенки толстой) кишки. К верхнему полюсу опухоли плотно припаян нижний полюс селезенки. Медиальной границей новообразования является большая кривизна желудка, также подпаянная к опухоли. При дальнейшей ревизии выявлено 4 узловых новообразования (более вероятно метастатического генеза). Одно из них (наибольшее по размеру – 5 см) расположено в проекции хвоста поджелудочной железы,
Рис. 1 Лапаротомия. В ране определяется белого цвета опухоль, плотной (хрящевой) консистенции. Левая граница опухоли прилежит к воротам селезенки, верхняя проходит по диафрагме, задняя поверхность опухоли связана с хвостом поджелудочной железы.
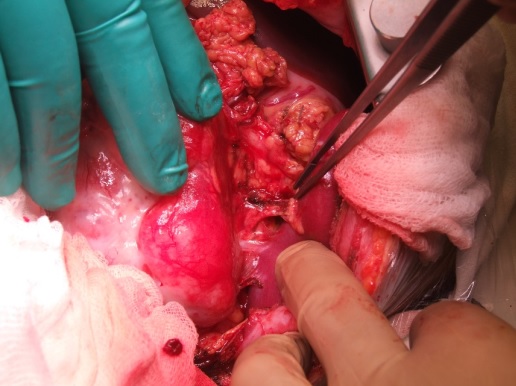
остальные 3 расположены на париетальной брюшине по ходу нисходящего отдела поперечно-ободочной кишки (размерами 0,6см ,1,5 и 2,5 см в диаметре). Выполнена мобилизация опухоли. Припаянная к опухоли часть большого сальника пересечена и оставлена на поверхности опухоли. С техническими трудностями из-за многочисленных спаек острым путем селезенка отделена от опухоли и сохранена (рис… 2).
Рис. 2. Этап операции. С определенными техническими трудностями из-за многочисленных спаек между опухолью и селезенкой, последняя отделена от новообразования острым путем с использованием электрохирургии и сохранена.
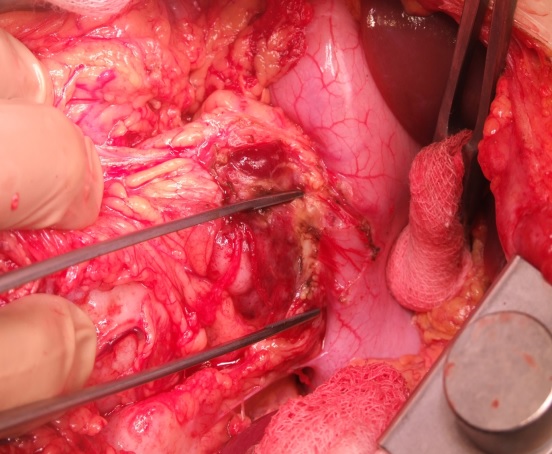
Мобилизована большая кривизна желудка. Опухолевый узел связанный с хвостом поджелудочной железы удален путем краевой резекции хвоста pancreas (рис. 3).
Рис. 3. Этап операции. Опухоль отделена от хвоста поджелудочной железы путем краевой электрохирургической резекции. На фото представлена оставшаяся, непораженнаяопухолью часть хвоста pancreas.
После полной мобилизации опухоли был проведен консилиум врачей в операционной: опухоль признана операбельной.
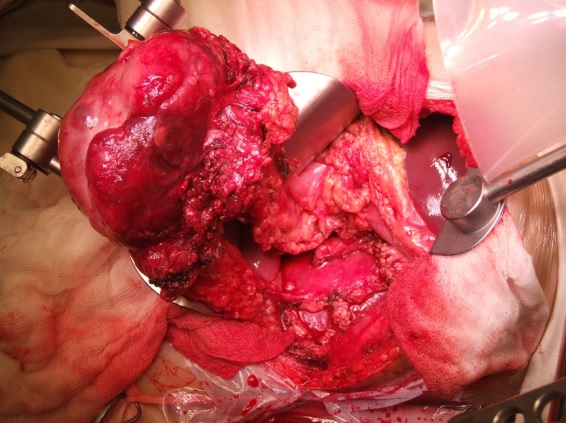
Новообразование выделено вместе с приводящим и отводящим отделами толстой кишки(рис. 4).
Рис. 4. Этап операции. Опухоль выделена из окружающих тканей вместе с приводящим и отводящим отделами толстой кишки
После предварительного наложения кишечных жомов на кишечную трубку проксимальнее и дистальнее опухоли (отступя 5 см от границ опухоли) пересечен кишечник и опухоль удалена в едином блоке с селезеночным углом поперечно-ободочной кишки. Приводящая и отводящая отрезки ушиты наглухо двухрядным швом Наложен толсто-толстокишечный анастамоз «бок в бок». Дефект брыжейки толстой кишки ушит узловыми швами.
Последовательно, электрохирургически, удалены два узловых новообразования располагавшиеся по ходу свободного края нисходящей части ободочной кишки. Окончательный гемостаз. Брюшная полость дренирована силиконовой трубкой через отдельное отверстие в боковой стенки живота. Послойное ушивание раны Викрилом. Внутрикожный несъемный шов на кожу Монокрилом 4/0. Асептическая повязка.
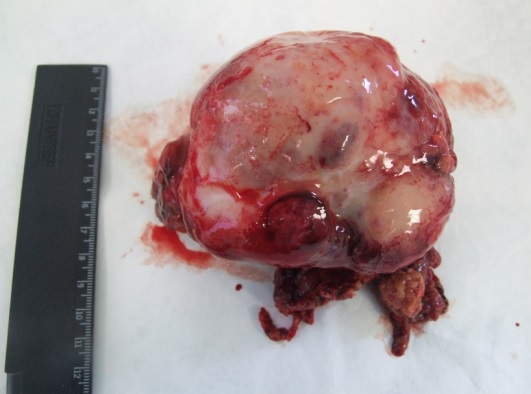
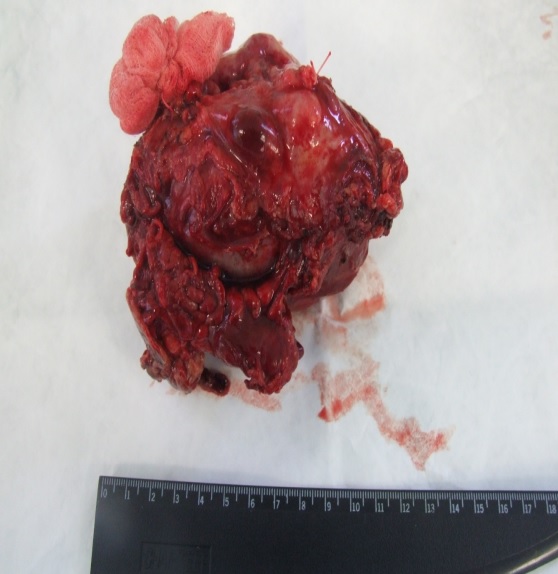
Макропрепарат удаленной опухоли представлен на рисунках 5а и 5б
Рис. 5а. Макропрепарат удаленной опухоли
Рис. 5б.Макропрепарат удаленной опухоли с фрагментами резецированных петель толстой кишки.
ЗАКЛЮЧЕНИЕ: Код МКБ-10: C49.4 / Онкошифр: 8806/3. Гистологическая картина и иммунофенотип соответствуют десмопластической мелко-круглоклеточной опухоли.
Течение послеоперационного периода без осложнений. Стул самостоятельный на 5 сутки после операции. В настоящее время состояние ребенка удовлетворительное. Признаков рецидива и метастазов нет. Мальчику проводится курсовая полихимиотерапия с учетом высокой биологической агрессии опухоли.
Таким образом, десмопластическая мелкокруглоклеточная опухоль брюшной полости представляет собой очень редкое, высоко агрессивное заболевание детского возраста, о чем свидетельствуют данные литературы. Следует помнить, что болезнь долгое время может протекать без клинических проявлений. И возникшие, даже кратковременные боли в животе у ребенка, родители и детский врач не должны оставить без внимания. Только своевременная диагностика, включающая адекватные методы визуализации, поможет обнаружить опухоль брюшной полости у ребенка, подготовить пациента к операции и произвести хирургическое вмешательство необходимого объема. А это значит, что у больного появятся реальные шансы на выздоровление.
Руководитель научного отдела НПЦ
проф. Шароев Т. А., детский онколог, детский хирург